Actualidad

El sistema sanitario español y la universalidad en el Informe sobre la Salud en Europa de la OCDE y la OMS
Fecha de publicación: 03 de enero de 2020
Recientemente la OCDE y el Observatorio de Sistemas de Salud y Políticas Sanitarias de la oficina de la OMS para Europa han publicado el Informe “Health at a Glance: Europe 2018, state of health in the EU cycle” 1 en el que se hace un detallado análisis de la situación de la salud de la población de 30 países europeos, relacionándola con datos seleccionados de sus factores determinantes. Aunque la totalidad del documento resulta de gran interés, nos lo parece especialmente el perfil de España (State of Health in the EU - Spain) y más concretamente la visión que ofrece sobre la estructura y el funcionamiento del sistema sanitario.
Resalta el hecho de que el gasto sanitario español, siendo notablemente menor que el de la mayoría de los países de la UE (con sus 2.371 EUR per cápita en 2017 se coloca en un 15% menos que la media de todos ellos) obtiene buenos resultados, si estos los medimos con indicadores de salud tales como la esperanza de vida al nacer. Este planteamiento tan conocido nos debe llevar, no obstante, a reflexionar sobre el hecho de si la expectativa vital en una sociedad tan envejecida como la nuestra y con tanta carga de enfermedades crónicas sea el mejor indicador global de salud y si este punto de vista es el más correcto cuando sabemos desde Lalonde2 que en sociedades con alto nivel de desarrollo la mayor parte de los problemas de salud de las personas están fuera del sistema sanitario (determinante sociales y estilos de vida). Hecha esta salvedad es bueno escarbar en sus páginas para constatar que la infra-financiación del sistema se consolida desde que se inauguraran los recortes del gasto público con la excusa de la crisis económica (desde el 6,77% del PIB en gasto sanitario público en 2009 hasta el 5,9% presupuestado para 2020), que la aportación privada al gasto sanitario crece en nuestro país situándose en el 29% del desembolso total mientras que en la UE no alcanza el 21% y que la contribución de los ciudadanos en forma de pago directo de medicamentos es mucho mayor en nuestro país que en el conjunto de Europa (24% de todo el gasto sanitario frente al 16%, respectivamente).

Este aspecto, el copago o “repago” sanitario de medicamentos reforzado durante la crisis, se ha convertido en nuestro país en uno de los elementos que más limita la universalidad en la atención a base de restringir el acceso a los tratamientos. Y es este problema, la falta de cobertura universal, el que reconoce este informe como uno de los males del Sistema Nacional de Salud español (SNS).
Nuestro sistema sanitario está basado en la solidaridad a partir de la aportación equitativa (quien más tienen contribuye más), siendo la democratización del acceso su razón de ser. Garantizar la sanidad universal significa que todas las personas que residen en España, independientemente de su nacionalidad y su situación administrativa, disfruten de su derecho a la salud, sin ningún tipo de trabas.
El derecho a la cobertura sanitaria se restringió en 2012 y se asoció a la situación legal y laboral de las personas (RD 16/2012), pero posteriormente, con el gobierno actual, se promulgó el RD 7/2018 que pretendía, según se anunció, restaurar la universalidad del SNS. A pesar de que el informe que #HemosLeído y comentamos aquí afirma que con la nueva normativa “los inmigrantes irregulares han recuperado el derecho a la cobertura plena, al igual que cualquier otro ciudadano español”, la realidad es muy diferente tal y como hemos denunciado desde esta sección y se hace contínuamente desde la semFYC y otras asociaciones profesionales y ONG’s.
La actual normativa excluye de la atención en el sistema público a colectivos muy vulnerables, como son los extranjeros en situación de estancia temporal (eufemismo tasado en 3 meses de residencia demostrable en el territorio nacional), dejándose de atender por ese motivo a menores, embarazadas, solicitantes de asilo y personas con enfermedades graves o de relevancia para la salud pública, además de a muchas personas sin permisos de residencia que no consiguen un informe social que demuestre la “necesidad” de la atención y otras que, aún con permisos de residencia, son extranjeros ascendientes de ciudadanos españoles o de otro país de la UE.
Esta situación, además de la injusticia que comporta, habla bastante mal de nuestro Estado de Bienestar y de los principios de solidaridad y equidad en que se basa, incluso por encima del hecho de colocarnos fuera de los estándares y objetivos internacionales en materia de atención sanitaria; no en vano la OMS señala en su último análisis de la salud de Europa3 que “garantizar la cobertura universal y el derecho a la salud” es una de las metas principales a alcanzar en los próximos años.
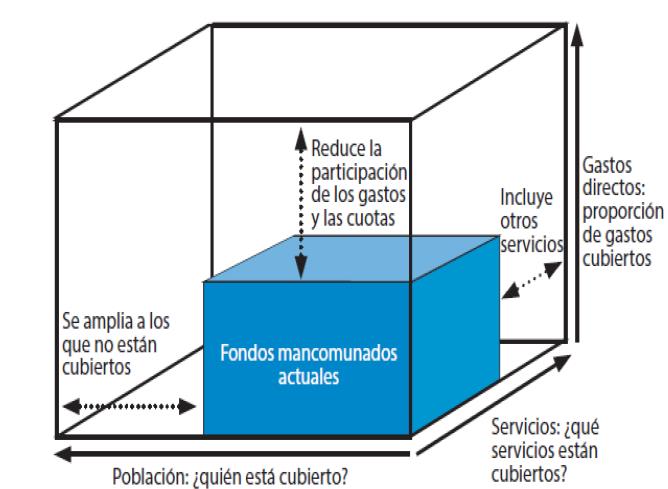
Los cambios legislativos que deben llegar para avanzar y renovar nuestro sistema sanitario, reducir las desigualdades sociales en la salud y mejorar el nivel de salud colectivo deben considerar como un todo las tres dimensiones que aseguran el avance hacia la universalidad de la atención, a saber, cobertura de toda la población (incluyendo los que se encuentran excluidos en la actualidad), ampliar la cartera de servicios que se dispensa (en el caso español especialmente incluir la atención odonto-estomatológica y la de salud mental) y la eliminación de gastos directos para la atención o el tratamiento (copagos).
Retomado la elocuente gráfica que la OMS publicó en su Informe sobre la Salud del Mundo en el año 20104 (ver más abajo), progresar hasta conseguir que ambos cubos sean uno solo.
José Manuel Díaz Olalla
GdT en Inequidades en Salud y Salud Internacional
Consulta la web del GdT en Inequidades en Salud y Salud Internacional aquí [+]
Biblografía
Resalta el hecho de que el gasto sanitario español, siendo notablemente menor que el de la mayoría de los países de la UE (con sus 2.371 EUR per cápita en 2017 se coloca en un 15% menos que la media de todos ellos) obtiene buenos resultados, si estos los medimos con indicadores de salud tales como la esperanza de vida al nacer. Este planteamiento tan conocido nos debe llevar, no obstante, a reflexionar sobre el hecho de si la expectativa vital en una sociedad tan envejecida como la nuestra y con tanta carga de enfermedades crónicas sea el mejor indicador global de salud y si este punto de vista es el más correcto cuando sabemos desde Lalonde2 que en sociedades con alto nivel de desarrollo la mayor parte de los problemas de salud de las personas están fuera del sistema sanitario (determinante sociales y estilos de vida). Hecha esta salvedad es bueno escarbar en sus páginas para constatar que la infra-financiación del sistema se consolida desde que se inauguraran los recortes del gasto público con la excusa de la crisis económica (desde el 6,77% del PIB en gasto sanitario público en 2009 hasta el 5,9% presupuestado para 2020), que la aportación privada al gasto sanitario crece en nuestro país situándose en el 29% del desembolso total mientras que en la UE no alcanza el 21% y que la contribución de los ciudadanos en forma de pago directo de medicamentos es mucho mayor en nuestro país que en el conjunto de Europa (24% de todo el gasto sanitario frente al 16%, respectivamente).

Este aspecto, el copago o “repago” sanitario de medicamentos reforzado durante la crisis, se ha convertido en nuestro país en uno de los elementos que más limita la universalidad en la atención a base de restringir el acceso a los tratamientos. Y es este problema, la falta de cobertura universal, el que reconoce este informe como uno de los males del Sistema Nacional de Salud español (SNS).
Nuestro sistema sanitario está basado en la solidaridad a partir de la aportación equitativa (quien más tienen contribuye más), siendo la democratización del acceso su razón de ser. Garantizar la sanidad universal significa que todas las personas que residen en España, independientemente de su nacionalidad y su situación administrativa, disfruten de su derecho a la salud, sin ningún tipo de trabas.
El derecho a la cobertura sanitaria se restringió en 2012 y se asoció a la situación legal y laboral de las personas (RD 16/2012), pero posteriormente, con el gobierno actual, se promulgó el RD 7/2018 que pretendía, según se anunció, restaurar la universalidad del SNS. A pesar de que el informe que #HemosLeído y comentamos aquí afirma que con la nueva normativa “los inmigrantes irregulares han recuperado el derecho a la cobertura plena, al igual que cualquier otro ciudadano español”, la realidad es muy diferente tal y como hemos denunciado desde esta sección y se hace contínuamente desde la semFYC y otras asociaciones profesionales y ONG’s.
La actual normativa excluye de la atención en el sistema público a colectivos muy vulnerables, como son los extranjeros en situación de estancia temporal (eufemismo tasado en 3 meses de residencia demostrable en el territorio nacional), dejándose de atender por ese motivo a menores, embarazadas, solicitantes de asilo y personas con enfermedades graves o de relevancia para la salud pública, además de a muchas personas sin permisos de residencia que no consiguen un informe social que demuestre la “necesidad” de la atención y otras que, aún con permisos de residencia, son extranjeros ascendientes de ciudadanos españoles o de otro país de la UE.
Esta situación, además de la injusticia que comporta, habla bastante mal de nuestro Estado de Bienestar y de los principios de solidaridad y equidad en que se basa, incluso por encima del hecho de colocarnos fuera de los estándares y objetivos internacionales en materia de atención sanitaria; no en vano la OMS señala en su último análisis de la salud de Europa3 que “garantizar la cobertura universal y el derecho a la salud” es una de las metas principales a alcanzar en los próximos años.
Los cambios legislativos que deben llegar para avanzar y renovar nuestro sistema sanitario, reducir las desigualdades sociales en la salud y mejorar el nivel de salud colectivo deben considerar como un todo las tres dimensiones que aseguran el avance hacia la universalidad de la atención, a saber, cobertura de toda la población (incluyendo los que se encuentran excluidos en la actualidad), ampliar la cartera de servicios que se dispensa (en el caso español especialmente incluir la atención odonto-estomatológica y la de salud mental) y la eliminación de gastos directos para la atención o el tratamiento (copagos).
Retomado la elocuente gráfica que la OMS publicó en su Informe sobre la Salud del Mundo en el año 20104 (ver más abajo), progresar hasta conseguir que ambos cubos sean uno solo.
José Manuel Díaz Olalla
GdT en Inequidades en Salud y Salud Internacional

Tres dimensiones a tener en cuenta en el avance hacia la cobertura universal (Informe Salud del Mundo 2010, OMS)
Consulta la web del GdT en Inequidades en Salud y Salud Internacional aquí [+]
Biblografía
- OECD/EU (2018), Health at a Glance: Europe 2018: State of Health in the EU Cycle, OECD Publishing, Paris. (Disponible en https://doi.org/10.1787/health_glance_eur-2018-en)
- Lalonde M. A new perspective on the health of Canadians. A working document. Ottawa: Government of Canada, 1974.
- World Health Organization. Regional Office for Europe. (2018). European health report 2018: more than numbers – evidence for all. World Health Organization. Regional Office for Europe (disponible en https://apps.who.int/iris/handle/10665/279904)
- Organización Mundial de la Salud. La financiación de los sistemas de salud, el camino hacia la cobertura universal. Informe sobre la salud en el mundo. Ginebra, 2010. Disponible en: https://bit.ly/2Q3EnjM.








