Actualidad

15/04/2024
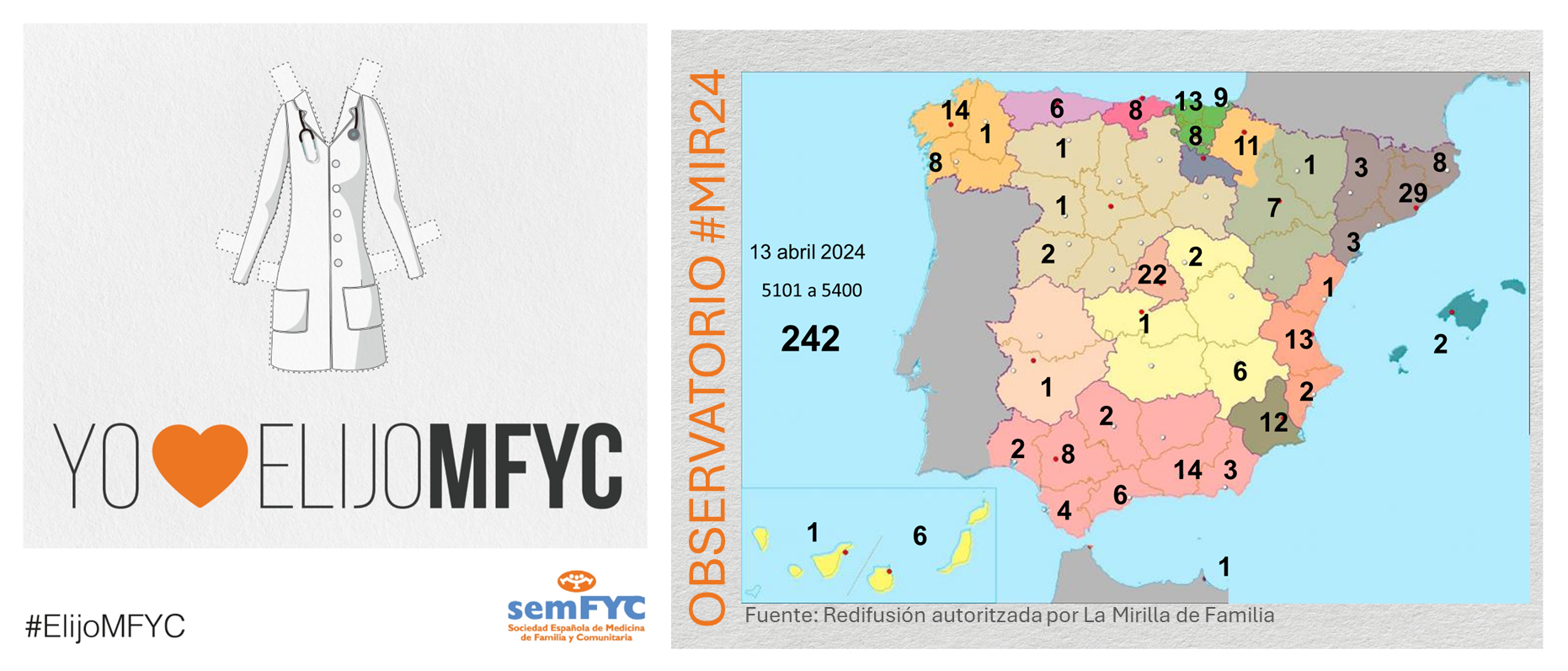
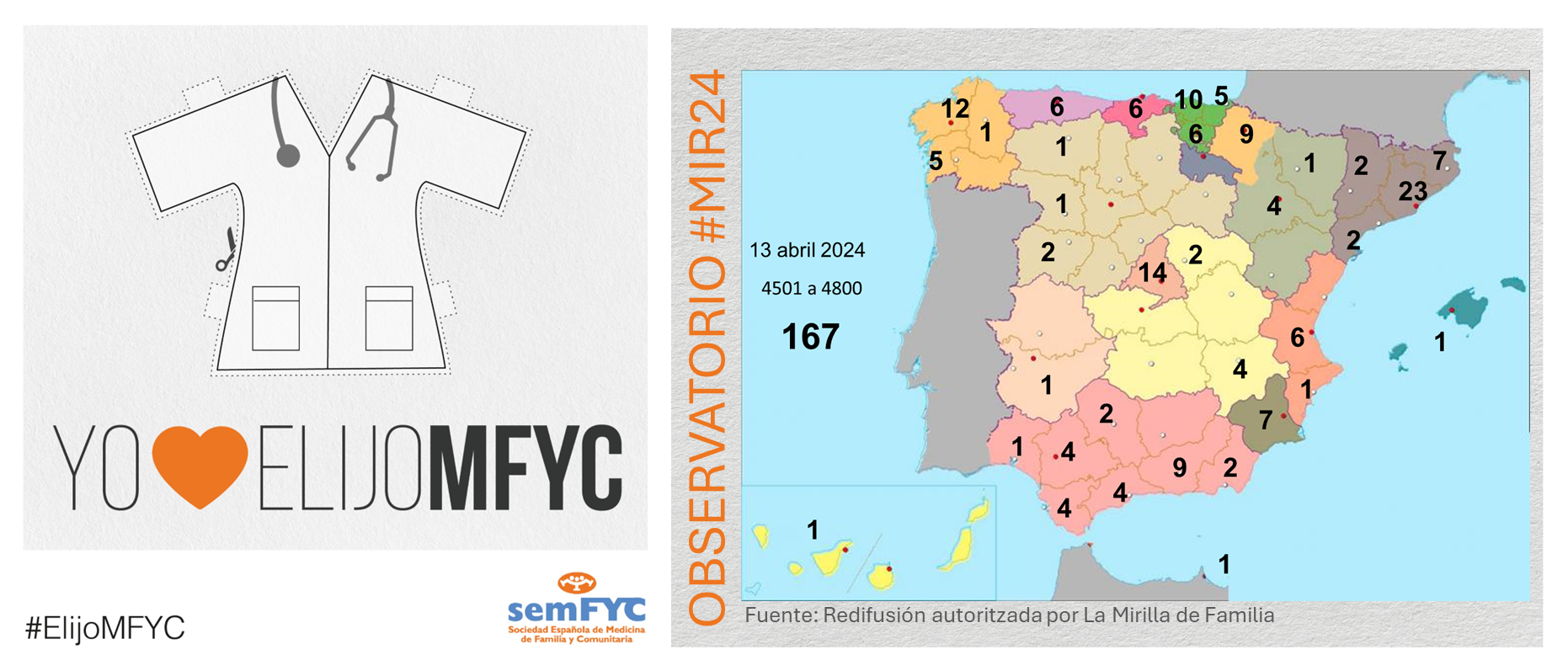
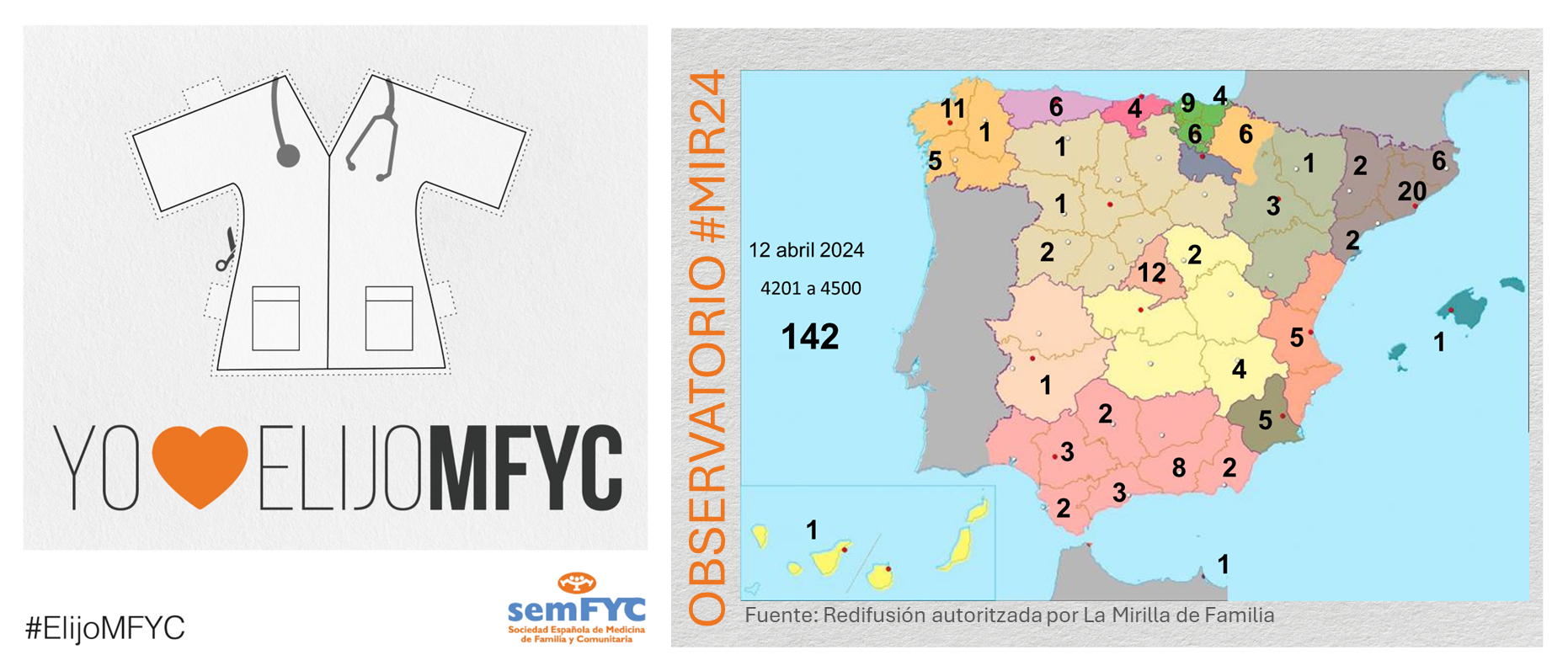
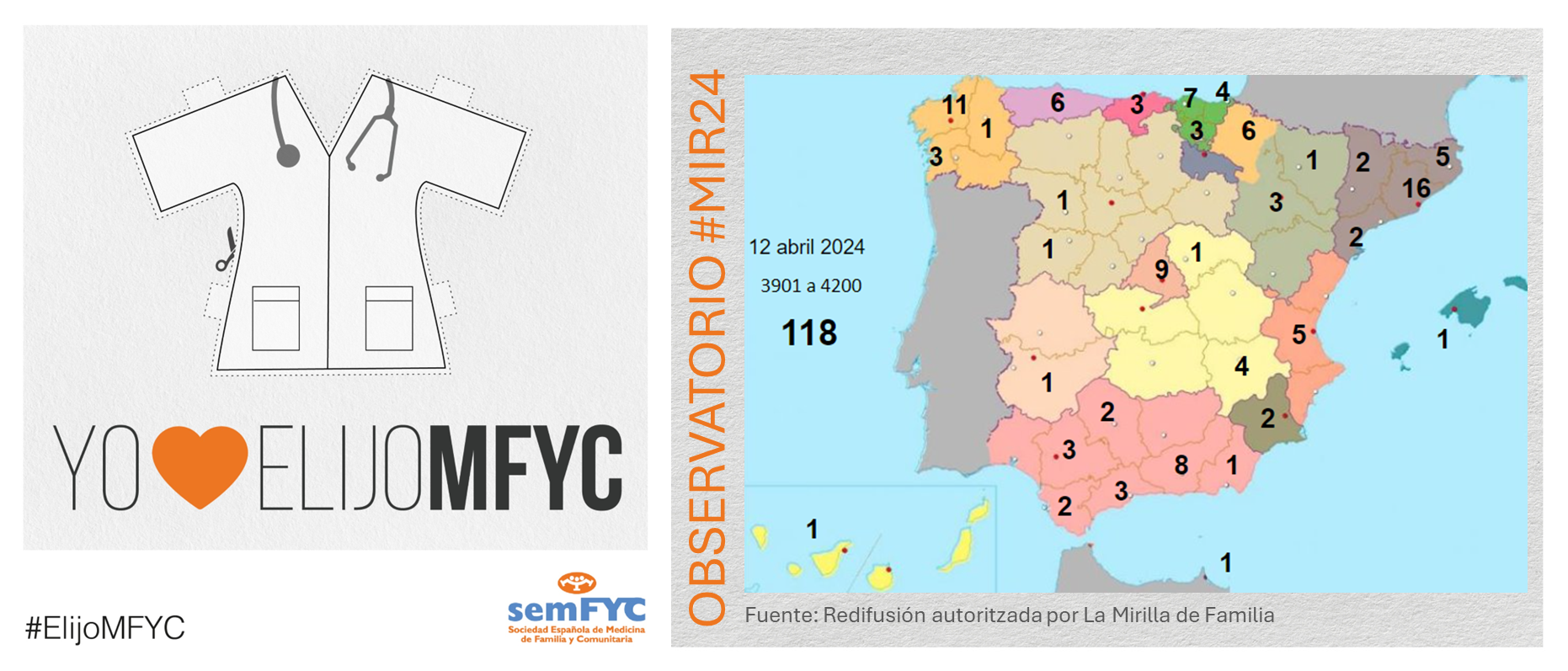
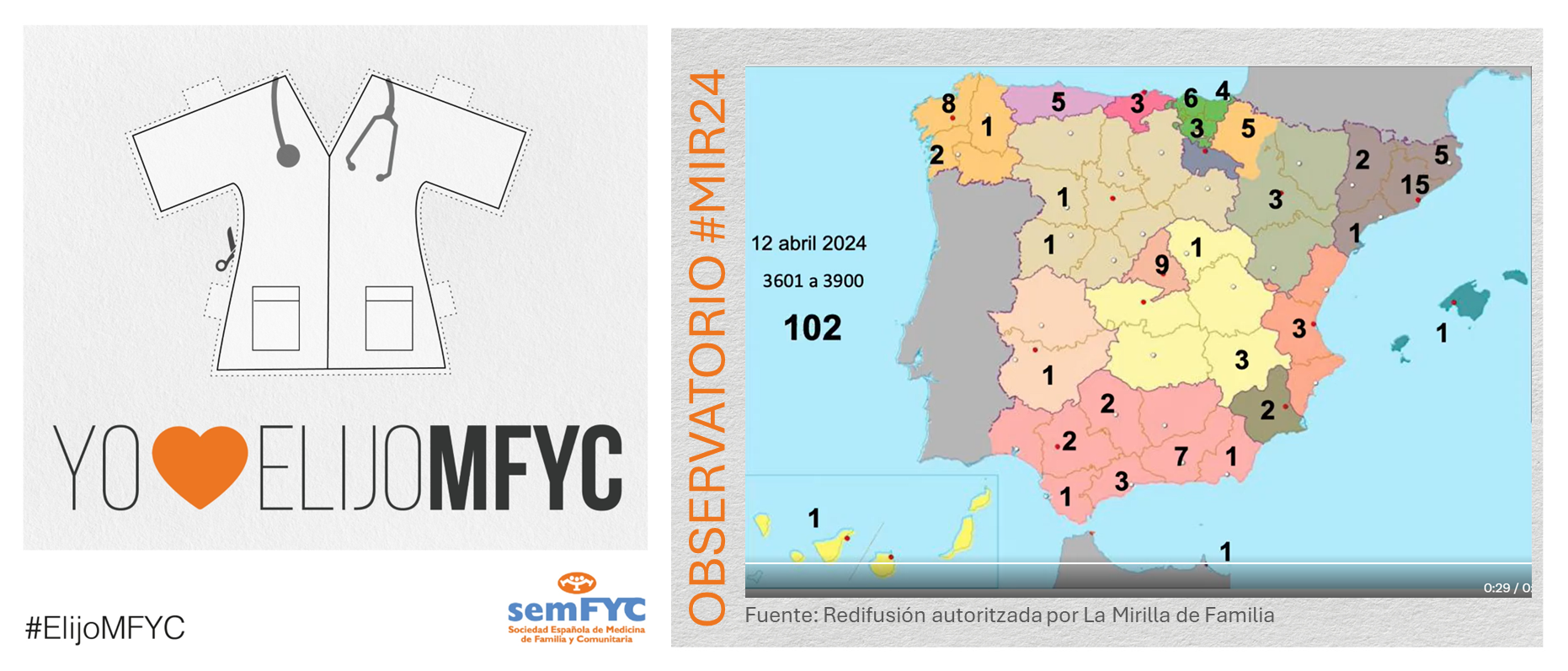
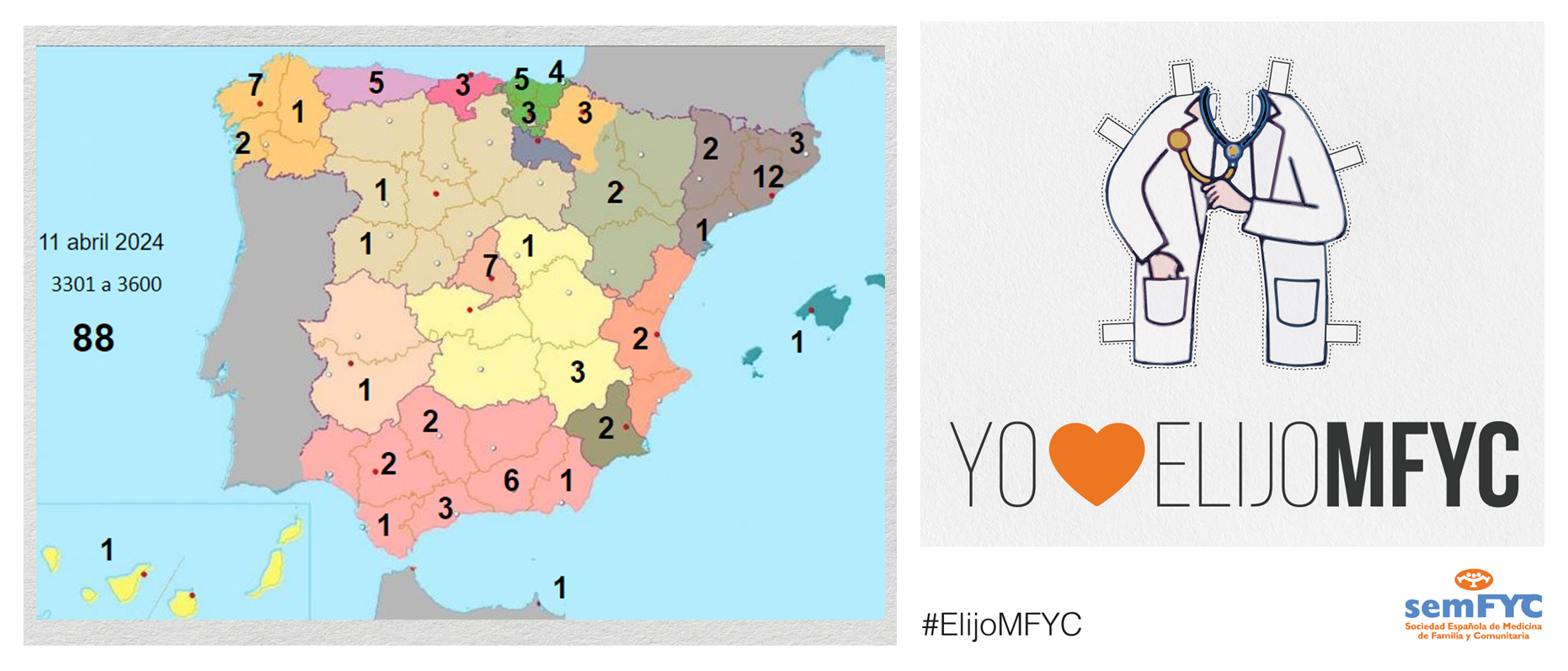
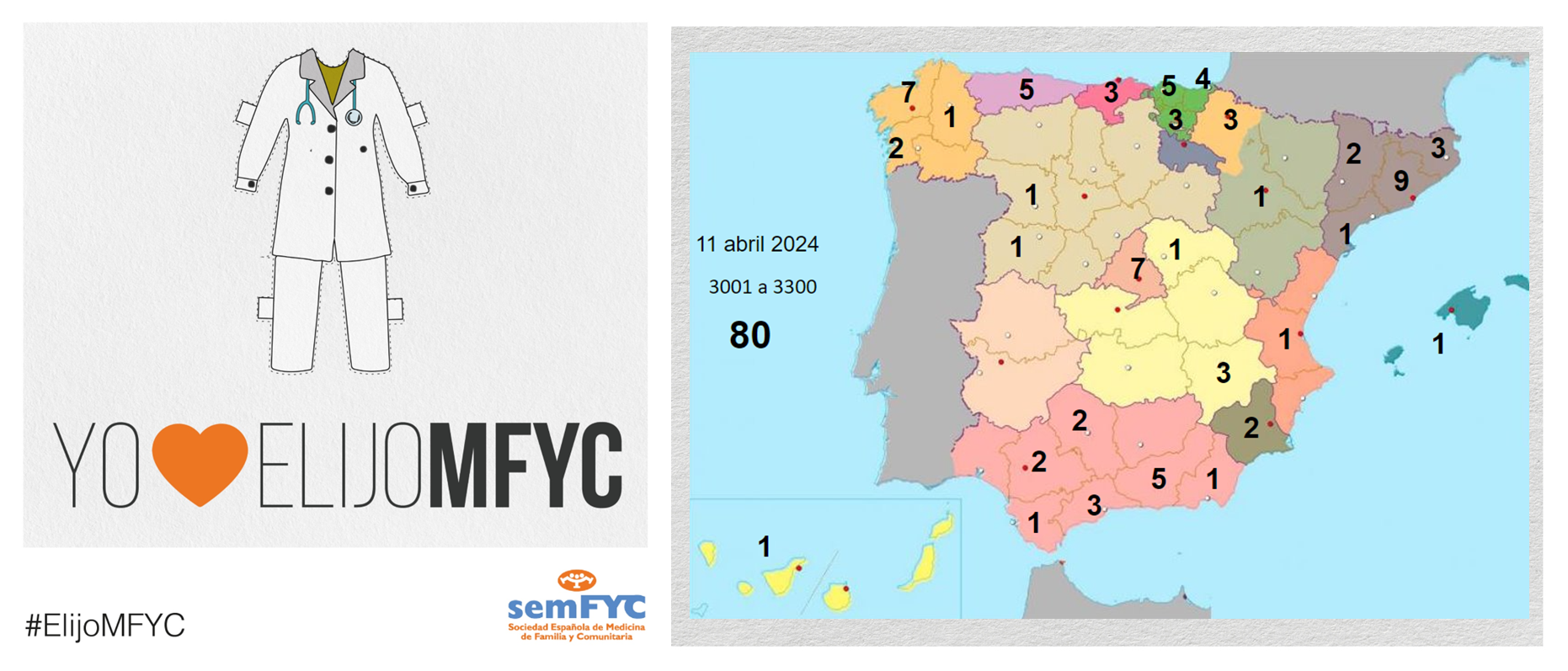
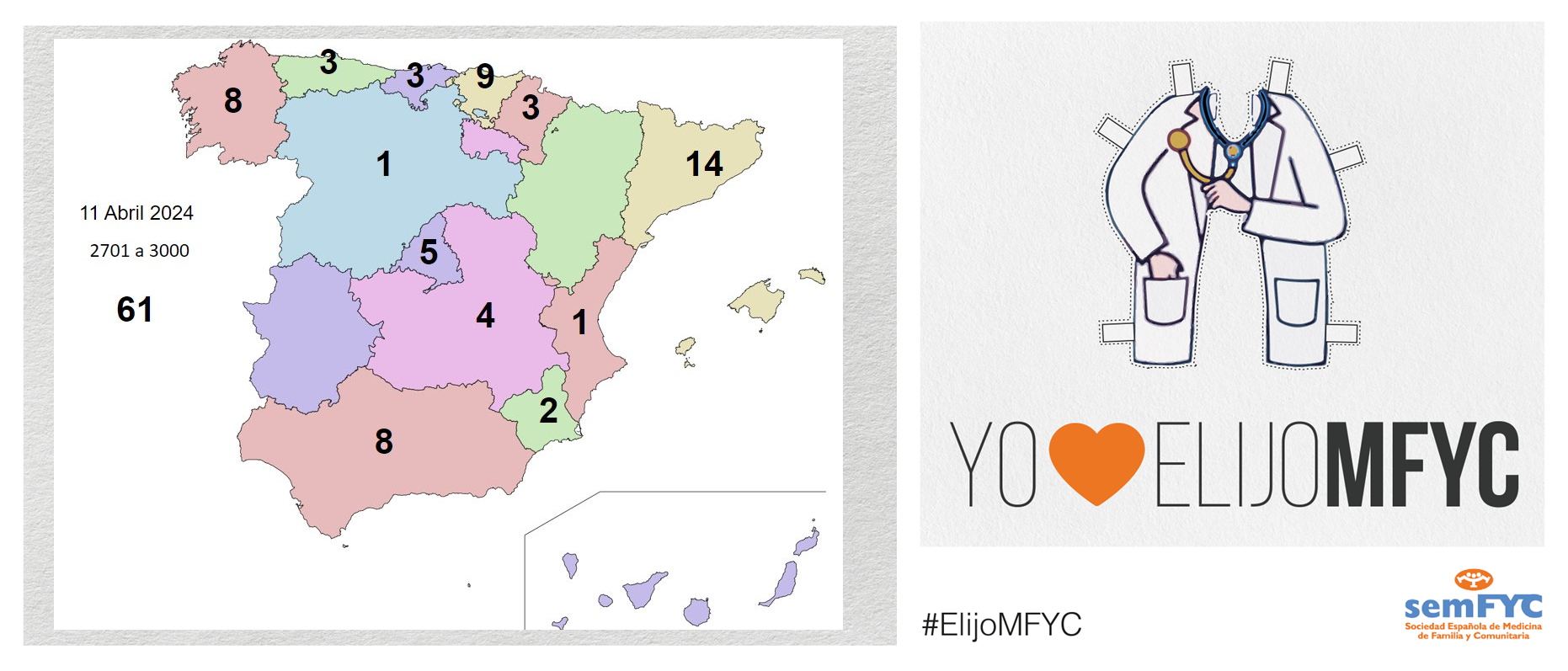
Se empiezan a agotar las plazas en algunas Unidades Docentes. En concreto, ya no hay vacantes en Madrid Centro (HU La Princesa) y en Madrid Noroeste (FJD). Y en otras ya van quedando pocas, como en la UD de Madrid Sureste (HU. Infanta Leonor) y las valencianas del Clínico y del Arnau de Vilanova.
Además, por comunidad autónoma, Andalucía es la más elegida, seguida de Cataluña y Madrid. En cuanto a provincias, se estrena Burgos, que consigue su p...





_1.jpg )
.png )